Recientemente, la "Revista china de Cirugía Torácica y cardiovascular" publicó el "Consenso de experto nacional sobre la estrategia de manejo de la fuga de aire pulmonar perioperatoria en Cirugía Torácica (2023)" en el volumen 40, número 4, abril de 2024. Este consenso explica plenamente el proceso estandarizado de diagnóstico y tratamiento y el consenso sobre la estrategia de manejo de la fuga de aire pulmonar persistente en la evaluación preoperatoria, la operación intraoperatoria y el manejo postoperatorio, y proporciona recomendaciones.[1]
El consenso señala: "Con el avance de la tecnología quirúrgica mínimamente invasiva y la popularización del concepto de Cirugía de recuperación acelerada, la cirugía torácica se está desarrollando rápidamente en la dirección de la cirugía mínima invasiva y del día a día. Sin embargo, los pacientes después de la cirugía torácica todavía tienen riesgo de complicaciones postoperatorias. Entre ellos, la fuga de aire pulmonar persistente después de la cirugía sigue siendo una de las complicaciones más comunes de la cirugía torácica. La incidencia de fugas de aire pulmonares persistentes es tan alta como 10% a 26%, lo que a menudo preocupa a los pacientes y al personal médico. La fuga de aire pulmonar persistente tiene muchos efectos adversos en los pacientes, prolongando significativamente el tiempo de drenaje postoperatorio y hospitalización, e incluso puede causar complicaciones graves, como enfisema subcutáneo de área grande, disnea, infección pulmonar, incisión infección, empiema, etc., Que aumentan la carga mental y económica de los pacientes y afectan seriamente su rehabilitación y el uso efectivo de los recursos médicos. A través de la promoción e implementación de este consenso, se espera proporcionar una solución más efectiva al desafío clínico de la fuga de aire pulmonar persistente, mejorar el diagnóstico y el nivel de tratamiento de la fuga de aire pulmonar persistente, promover que los pacientes se recuperen lo antes posible, acortar el tiempo de hospitalización de los pacientes, Y proporcionar un fuerte apoyo para la rápida recuperación de los pacientes después de la cirugía ".
Para facilitar la lectura, organizamos el contenido de consenso de la siguiente manera:
La fuga de aire pulmonar persistente se define como una fuga de aire pulmonar que dura más de 5 días.
(Nivel de recomendación: 2A; tasa de acuerdo de expertos: 95%)
La población de alto riesgo para la fuga de aire pulmonar persistente debe evaluarse antes de la cirugía, y deben tomarse medidas preventivas antes, durante y después de la cirugía para reducir la aparición de fugas de aire pulmonares persistentes. Los antecedentes de enfermedad pulmonar obstructiva crónica y adherencias pleurales son factores de riesgo independientes para la fuga de aire pulmonar persistente.
(Nivel de recomendación: 1B; tasa de acuerdo de expertos: 96%)
Los factores de riesgo quirúrgicos de fuga de aire pulmonar persistente incluyen lesión pleural visceral y ruptura. Se recomienda utilizar técnicas quirúrgicas apropiadas para minimizar o evitar la ruptura pleural visceral. Cuando los pacientes con factores de alto riesgo como la EPOC o el enfisema se someten a una cirugía pulmonar, pueden utilizar parches biológicos quirúrgicos torácicos con indicaciones relevantes para prevenir la fuga de aire pulmonar de manera estandarizada después de la evaluación preoperatoria.
(Nivel de recomendación: 1B; tasa de acuerdo de expertos: 97%)
Al final de la cirugía pulmonar, se recomienda evaluar el grado de fuga pulmonar, preferiblemente mediante una prueba de inmersión; Se recomienda controlar la presión de insuflación a 20 ~ 30 cmH2O.
(Nivel de recomendación: 2A; tasa de acuerdo de expertos: 92%)
Si se detecta una fuga pulmonar durante la cirugía, se pueden dejar fugas leves sin tratar y se recomienda que se traten activamente las fugas de moderadas a graves durante la cirugía; se prefieren los métodos mecánicos convencionales tales como la sutura quirúrgica o el cierre de corte; cuando los métodos convencionales siguen siendo insatisfactorios, Se recomienda utilizar materiales de alta tecnología como adhesivos médicos con indicaciones para evitar fugas pulmonares.
(Nivel de recomendación: 2A; tasa de acuerdo de expertos: 92%)
El tipo, el número, la posición y el orificio lateral del tubo de drenaje torácico son muy importantes para el tratamiento de pacientes con fugas de aire pulmonar. El número y el tipo de tubos de drenaje se pueden seleccionar razonablemente de acuerdo con la situación específica durante la operación. Para fugas de aire moderadas a severas, se recomienda dejar un tubo grueso convencional.
(Nivel de recomendación: 2A; tasa de acuerdo de expertos: 92%)
La succión de presión negativa tiene un valor de aplicación clínica para pacientes con fuga de aire pulmonar persistente, y es necesario seleccionar el método de drenaje de presión negativa apropiado de acuerdo con la situación específica.
(RecomendarNivel de ación: 2B; tasa de acuerdo de expertos: 89%)
El sistema de drenaje torácico digital se puede utilizar para tratar la fuga de aire pulmonar persistente. Su curva de fuga de aire retrospectiva proporciona a los médicos una base clínica más objetiva para ajustar el valor de succión de presión negativa, lo que ayuda a acortar el tiempo de drenaje y el tiempo de hospitalización.
(Nivel de recomendación: 2B; tasa de acuerdo de expertos: 88%)
La pleurodesis es un método clínico importante para tratar la fuga de aire pulmonar persistente, que puede aliviar el grado de fuga de aire pulmonar y acortar la duración. El tipo de medicamento se puede seleccionar razonablemente de acuerdo con la situación específica.
(Nivel de recomendación: 2A; tasa de acuerdo de expertos: 90%)
Para los pacientes con fugas de aire pulmonar persistentes, si cumplen con condiciones específicas, un equipo médico profesional puede realizar un manejo digital del tubo torácico en el hogar, que puede manejar eficazmente al paciente sin aumentar las complicaciones o la mortalidad relacionadas. Garantizar la seguridad y eficacia del paciente. (Nivel de recomendación: Nivel 3; tasa de acuerdo de expertos: 82%)
Los pacientes con pérdida de aire pulmonar persistente (especialmente fístula broncopleural) que no se pueden resolver mediante un tratamiento conservador pueden considerar el tratamiento quirúrgico o el tratamiento intervencionista endoscópico. Pero se debe realizar una discusión multidisciplinaria para desarrollar un plan de tratamiento individualizado basado en la situación específica del paciente.
(Nivel de recomendación: 2A; tasa de acuerdo de expertos: 90%)
El contenido anterior son los puntos clave del Consenso Nacional de Expertos sobre Estrategias de Gestión para Perioperatorios (2023)
Vale la pena señalar que este consenso 3 establece claramente: "Los factores de riesgo quirúrgicos para la fuga de aire pulmonar persistente incluyen lesión pleural visceral y ruptura. Se recomienda utilizar técnicas quirúrgicas apropiadas para minimizar o evitar la ruptura pleural visceral. Cuando los pacientes con factores de alto riesgo como la EPOC o el enfisema se someten a cirugía pulmonar, pueden usar parches biológicos quirúrgicos torácicos con indicaciones relevantes para prevenir la fuga de aire pulmonar de manera estandarizada después de la evaluación preoperatoria. (Nivel de recomendación: 1B; tasa de acuerdo de expertos: 97%)"
El material de matriz extracelular de la submucosa del intestino delgado porcino (SIS) no reticulado es actualmente un material de parche biológico quirúrgico reforzado ideal para resolver la fuga de aire pulmonar persistente (PAL) después de la resección pulmonar y acortar el tiempo de hospitalización postoperatoria de los pacientes. James R. et al. propusieron un método innovador llamado "Reducción de fugas de aire postoperatorias estandarizadas (STAR)", que incluye tres factores relacionados con la reducción de fugas de aire: técnica operativa sin fisuras, refuerzo de línea de grapas, y manejo del tubo torácico impulsado por protocolo. El estudio analizó a 475 pacientes que se sometieron a resección pulmonar usando STAR (264 lobectomías, resecciones en cuña 198 y 13 segmentectomías)[2]... Todos los pacientes utilizadosMaterial SISParches biológicos para reforzar la anastomosis durante la cirugía. Los resultados se compararon con los datos de la Base de Datos Nacional DE LA Sociedad de Cirujanos Torácicos (2012-2014). Los resultados mostraron que el método STAR combinado con parches biológicos de material SIS para reforzar la anastomosis pulmonar podría reducir la incidencia de PAL después de la lobectomía por 52% (5.7% frente a 10.9%, P = 0,0079) Y la incidencia de PAL después de la resección en cuña por 40% (2.5% vs. Los resultados mostraron que el parche biológico del material SIS puede reducir la efectividad de la fuga de aire pulmonar postoperatoria, y su combinación con STAR puede traer más beneficios a los pacientes.
Método quirúrgico | Número de casos | Incidencia PAL (usando tecnología STAR) | Incidencia PAL (Rutina) | Tasa de reducción | P-valor | Duración de la estancia hospitalaria (días/uso de la tecnología STAR) | Permanencia hospitalaria (días/rutina) | P-valor |
Lobectomía | 264 | 5.7% | 10.9% | 52% | P = 0,0079 | 3,2 | 6,3 | P = 0,0001 |
Resección de cuña del pulmón | 198 | 2.5% | 4.2% | 40% | P = 0,3841 | 3,3 | 4,5 | P = 0,0152 |
Resección segmentaria del pulmón | 13 | 7.7% | 7.4% | - | P = 0,2292 | 3,2 | 5,2 | P = 0,0001 |
A medida que se acumuló la experiencia de la tecnología STAR en la aplicación clínica, los miembros del equipo analizaron más a fondo el efecto de la tecnología STAR combinada con el parche biológico de material SIS en el tiempo de hospitalización postoperatoria de 390 pacientes sometidos a resección pulmonar [3]. Los resultados mostraron que desde el uso de la tecnología STAR en 2010, el tiempo promedio de hospitalización postoperatoria de los pacientes fue de 3,9 días, y 38% (240 casos) de los pacientes podrían ser dados de alta el primer día después de la cirugía (POD1); Y el tiempo de hospitalización postoperatoria se redujo año tras año con la aplicación de la tecnología STAR combinada con el parche biológico de material SIS. En 2017, aproximadamente el 63% de los pacientes podrían ser dados de alta en POD1 (Figura 3). Además, la satisfacción del paciente posoperatorio aumentó significativamente, los costos de hospitalización disminuyeron y la tasa de readmisión del paciente, la incidencia de complicaciones o la tasa de mortalidad dentro de los 30 días no aumentaron. Este resultado confirmó aún más la efectividad y seguridad de la tecnología STAR combinada con el parche biológico del material SIS para acortar el tiempo de hospitalización de los pacientes.
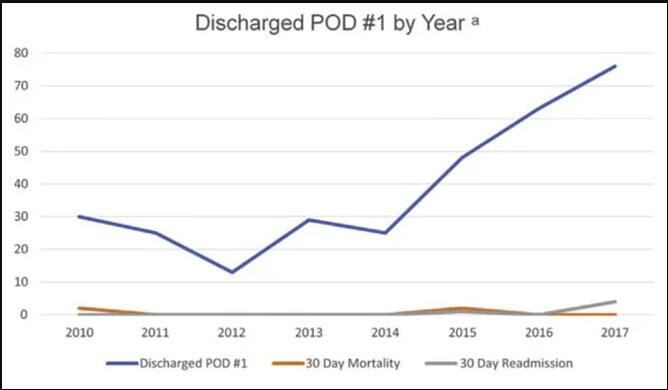
Figura 1Beneficio clínico de STAR combinado con parche biológico de material SIS en la estancia hospitalaria posoperatoria
Una de las razones por las que los parches biológicos de material SIS pueden reducir eficazmente la fuga pulmonar postoperatoria en pacientes con resección pulmonar es que los materiales SIS pueden proporcionar una mejor resistencia a la presión para la anastomosis pulmonar. Los resultados de un experimento con animales realizado en un modelo de pulmón de cerdo mostraron [4] que en comparación con los materiales de parche reforzados como el sintético (PGA, ePTFE) y el pericardio bovino, la anastomosis pulmonar reforzada con parches biológicos de material SIS mostró un umbral de fuga más alto (SIS vs. PGA vs. ePTFE vs. BP: 75 frente a 40 frente a 20 frente a 40 cmH2O, Figura 4), lo que indica que el material puede sellar eficazmente la anastomosis pulmonar a presiones más altas de las vías respiratorias, ejercer una mejor resistencia a la presión y prevenir fugas pulmonares.
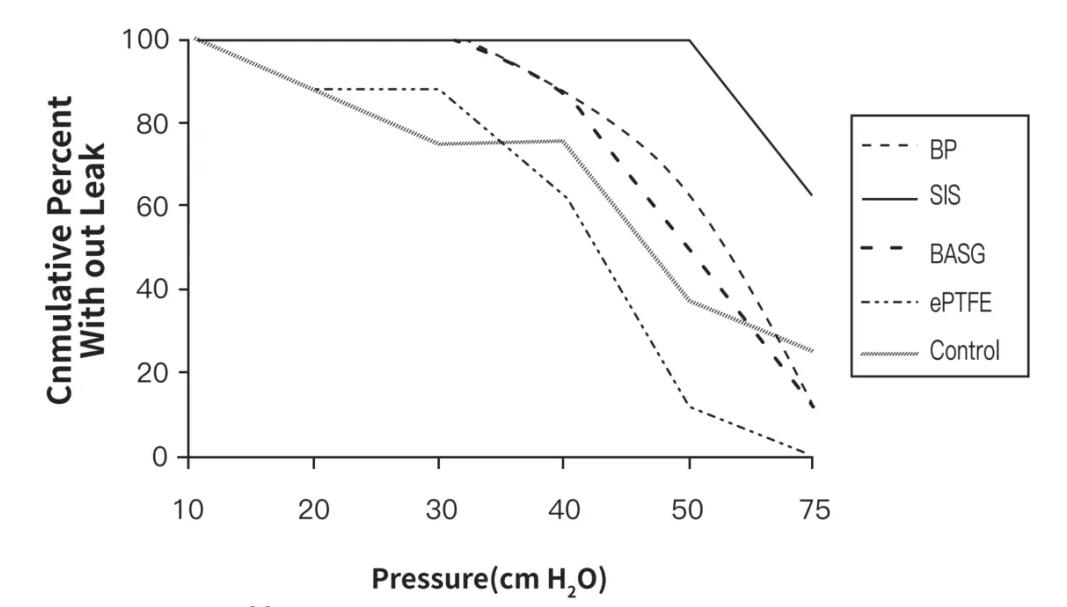
Figura 2Rendimiento de compresión del parche biológico de material SIS para refuerzo de anastomosis pulmonar
El producto innovador nacional-Borriqiang®El parche de refuerzo anastomótico (Figura 3) está hecho de matriz extracelular SIS (ECM) descelularizada, altamente bioactiva y no reticulada como materia prima. Se utiliza con una grapadora y se fija de forma estable en la anastomosis durante el proceso de cocción de la grapadora. Puede dispersar uniformemente el estrés de las grapas en el tejido pulmonar y reducir el daño cortante del tejido pulmonar por las grapas. Realiza las funciones de refuerzo, hemostasia y prevención de fugas de aire, y evita eficazmente los problemas de fugas anastomóticas y sangrado en la cirugía de grapadora tradicional (Figura 4).

Figura 3 Diagrama esquemático del Borrqiang®Producto de refuerzo vidasis SIS Stapleline
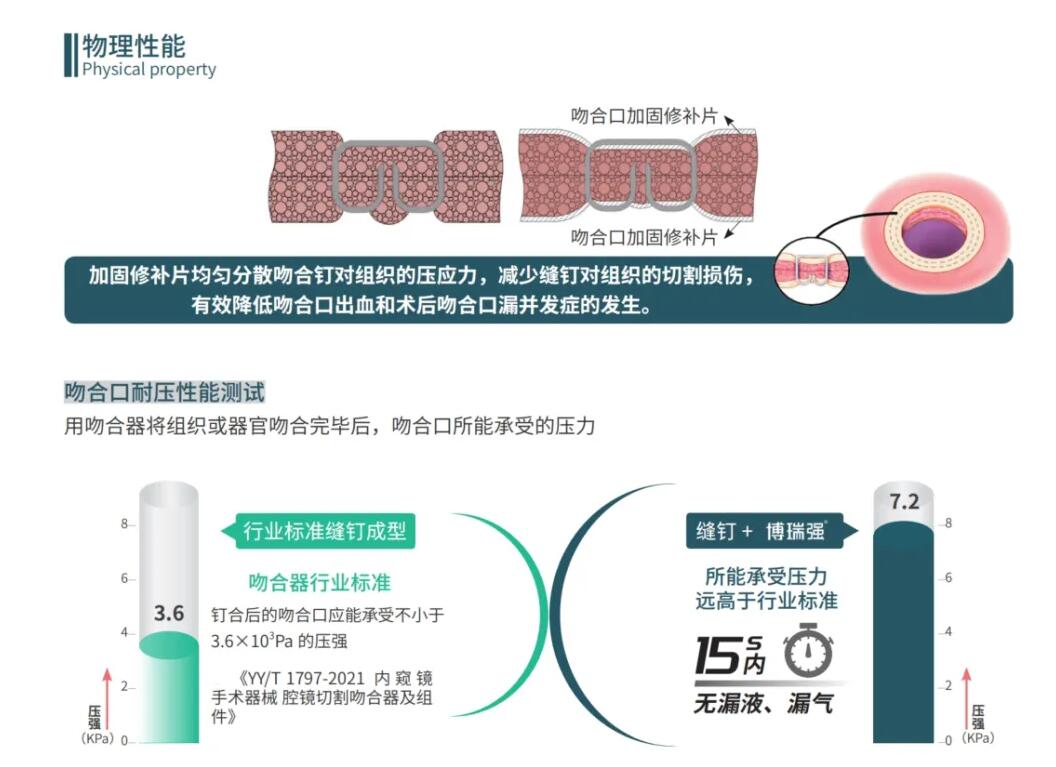
Figura 4 Diagrama esquemático del principio de funcionamiento del Borrqiang®Producto de refuerzo vidasis SIS Stapleline
Borriqiang®El parche de refuerzo anastomótico tiene las siguientes ventajas (Figura 5):
1) El material SIS procesado por el proceso de no reticulación conserva la estructura tridimensional completa de ECM y es rico en múltiples factores bioactivos, que puede vascularizar rápidamente e inducir la regeneración y reparación de tejidos, y puede ser completamente degradado[5, 6], Sin ningún residuo de materia extraña, y tiene excelentes propiedades anti-adherencia[7];
2) En segundo lugar, en comparación con los materiales sintéticos, el material SIS tiene una mejor biocompatibilidad, evitando la reacción del cuerpo extraño y la envoltura secundaria de fibra y la reacción inflamatoria crónica causada por materiales sintéticos[6, 8];
3) En anastomosis de ensamblaje de términos de rendimiento, se adopta el diseño de fijación innovador, de modo que el producto se puede fijar firmemente al dispositivo de anastomosis sin el uso de adhesivos, Y se puede utilizar con una gama completa de dispositivos de anastomosis, asegurando la versatilidad de la pRoducto.
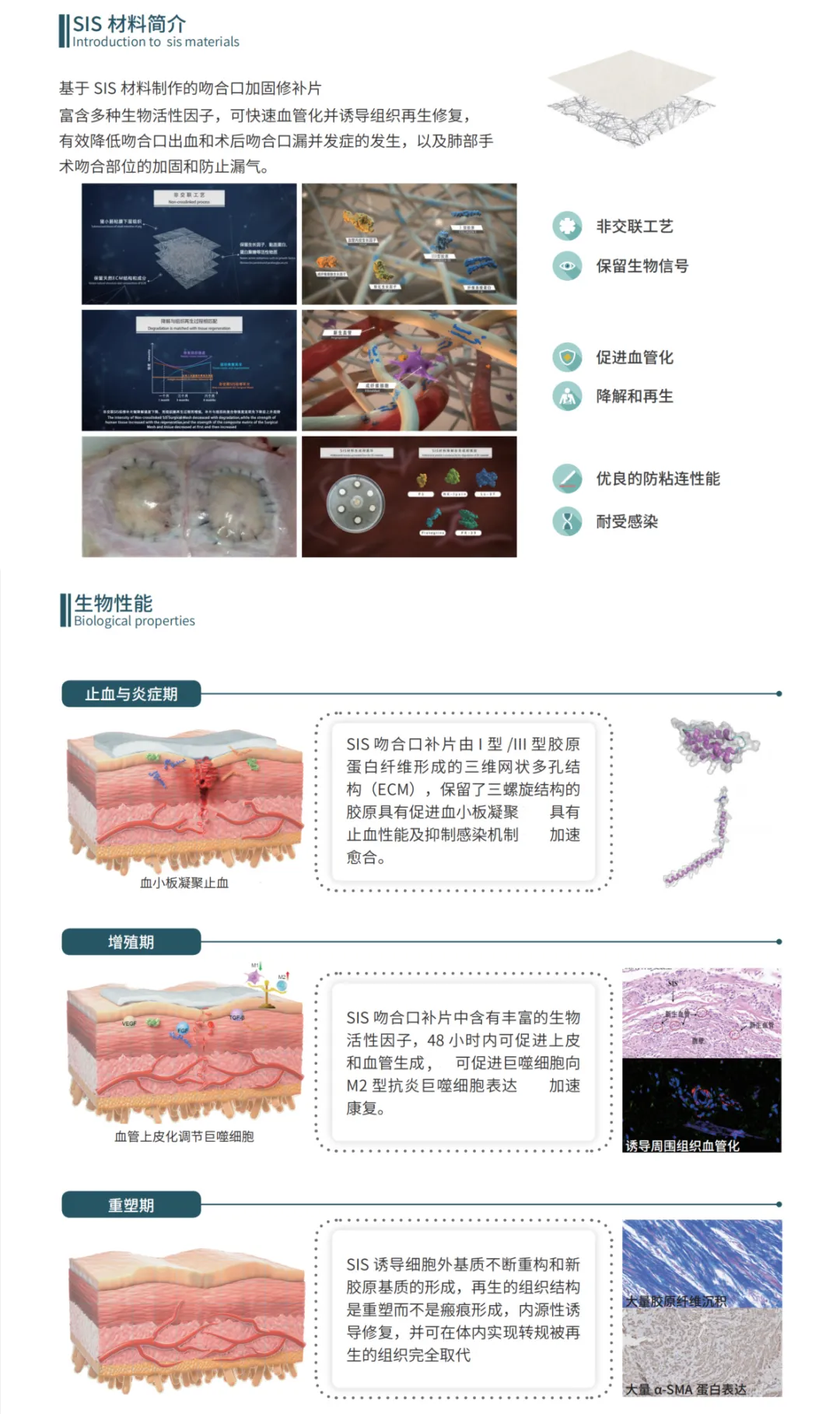
Figura 5 Ventajas del producto y mecanismo de Borrqiang®Refuerzo vidasis SIS Stapleline
Como un dispositivo médico innovador aprobado por la Administración Nacional de Productos Médicos,CURACIÓN DE BIOSISBorriqiang®El parche de refuerzo anastomótico es adecuado para cirugía gastrointestinal, cirugía anal colorrectal y otras cirugías del tracto digestivo, además de su aplicación en cirugía pulmonar. Desde que obtuvo la certificación en agosto de 2022, se ha utilizado ampliamente en la práctica clínica y ha sido reconocida por los médicos nacionales y extranjeros. Creemos que con la continua popularización de las aplicaciones clínicas, el producto innovador nacional Borriqiang®El parche de refuerzo anastomótico proporcionará una solución más eficaz al desafío clínico de la fuga de aire pulmonar persistente, promoverá a los pacientes a recuperarse lo antes posible, acortará su estancia hospitalaria, brindar un fuerte apoyo a los pacientes para lograr una recuperación rápida después de la cirugía y beneficiar a más pacientes.
[1] Rama de Cirugía Torácica DE LA Asociación Médica China, Comité Profesional de Cáncer de Pulmón DE LA Fundación Médica Wu Jieping, Comité Profesional de Rehabilitación Integrada del Cáncer de Pulmón DE LA Asociación China Anti-Cáncer, etc. Consenso nacional de expertos sobre estrategias de manejo para la fuga de aire pulmonar persistente durante la cirugía torácica perioperatoria (2023)[J]. Revista china de Cirugía Torácica y cardiovascular, 2024, 40(04): 193-200.
[2] Drahush N, Miller AD, Smith JS, Royer AM, Spiva M, Headrick JR Jr. Enfoque estandarizado para la reducción prolongada de fugas de aire después de la resección pulmonar. Ann Thorac Surg. 2016 Jun;101(6):2097-101.
[3] Greer S, Miller A D, Smith J S, et al. Seguridad de la descarga al día siguiente después de la lobectomía: ¿Hemos roto el límite de velocidad?[J]. Ann Thorac Surg, 2018.106 (4):998-1001.
[4]Downey DM, Harre JG, Pratt JW. Comparación funcional de refuerzos de línea de Grapa en la resección pulmonar. Ann Thorac Surg. 2006 nov; 82(5):1880-3.
[4] Zhao P, Li X, Fang Q, et al. Modificación de la superficie de la submucosa del intestino delgado en la ingeniería de tejidos. Regen Biomater. 2020;7(4):339-348.
[6]Cao G, He W, Fan Y, Li X. Explorar la coincidencia entre la degradación de los compuestos basados en ECM y la remodelación de tejidos en un modelo de defecto de la pared abdominal de espesor completo. Biomater Sci. 2021;9(23):7895-7910.
[7]Liu C, Pei M, Li Q, Zhang Y. La matriz extracelular descelularizada media la construcción y regeneración de tejidos. Frente Med. 2022;16(1):56-82.
[8]Lin X, Wang W, Zhang W, et al. El recubrimiento de ácido hialurónico mejora la biocompatibilidad de la formación de andamios y cartílago PGA no tejidos. Tejido Eng Métodos DE LA Parte C. 2017;23(2):86-97.




